Ein komplexes Geschehen


Das Mittel gegen offene Beine
„Offene Beine“ – wie der Volksmund sie nennt – sind seit jeher ein weitverbreitetes und gefürchtetes Leiden. Daher ist auch die Kompressionstherapie bei venösen Beinleiden keine Erfindung der Neuzeit, erste Erwähnung finden sich bereits in den Schriften des berühmtesten Arztes der Antike, Hippokrates von Kos (um 460 v. Chr.).
Heute ist die Wirksamkeit einer Kompression des Beines natürlich wissenschaftlich hinreichend belegt und der Kompressionsverband hat sich als unverzichtbare Therapiemaßnahme in der Behandlung von Venenleiden etabliert –sei es im Anschluss an ein Venenstripping oder als alleinige Therapiemaßnahme.
Aber auch wenn die Beschwerden abgeklungen sind, spielt die Kompressionstherapie weiterhin eine wichtige Rolle, denn ein Venenleiden kann nicht wirklich „geheilt“ werden. Das liegt daran, dass die Ursache meist in einer Bindegewebeschwäche liegt. Ohne Kompressionsverband oder Kompressionsstrumpf würden sich also schon bald neue Stauungen bilden.
Da die Therapie aber – besonders wenn sie nicht richtig angewendet wird – von vielen Menschen als sehr unangenehm empfunden wird, wird sie häufig vorschnell abgebrochen. Werden Kompressionsverbände dagegen richtig bandagiertein Verschwinden der Schmerzen, was den Betroffenen zum „Weitermachen“ motivieren kann.
Auf dieser Seite erfahren Sie Wissenswertes zum Thema Kompressionstherapie, aber auch, was beim Anlegen eines Kompressionsverbandes zu beachten ist, um die gewünschte Wirkung zu erzielen.
Entstauung durch eigene Muskelkraft
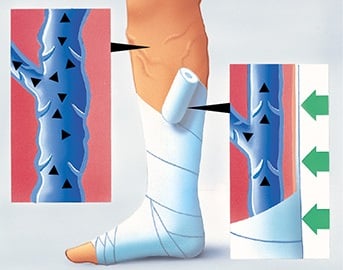
Ein Kompressionsverband umschließt das Bein rundum mit so festem Druck, dass die krankhaft erweiterten Venen eingeengt bzw. zusammengepresst werden. Dadurch können die Venenklappen, die im gesunden Zustand wie Ventile dafür sorgen, dass das Blut nur herzwärts fließt, wieder schließen und ihre Ventilfunktion wieder erfüllen. Die Strömungsgeschwindigkeit des venösen Blutes kann sich erhöhen, der Rücktransport zum Herzen wird normalisiert.
Gleichzeitig dient der Kompressionsverband der schlaffen Beinmuskulatur als Widerstand. Die Beinmuskulatur kann sich nicht mehr nach außen ausdehnen und übt stattdessen einen größeren Druck auf die Venen und das Gewebe aus. Die sog. Wadenmuskelpumpe, die ebenfalls beim Rücktransport des venösen Blutes zum Herzen eine wichtige Rolle spielt, kann wieder in Aktion treten und den venösen Rückstrom unterstützen. Alles zusammen ermöglicht ein aktive Entstauung des Beines durch die eigene Muskelkraft.
Darüber hinaus bewirkt der Kompressionsdruck, dass auch Flüssigkeit und „Abfälle“ aus den Stoffwechselvorgängen, die sich im umliegenden Gewebe angesammelt haben, abtransportiert werden. „Versumpftes“ Gewebe wird trockengelegt, Schwellungen und Ödeme bilden sich zurück. Es wird Platz geschaffen für frisches Blut, Geschwüre können abheilen. Zudem verhindert der Druck von außen, dass erneut Wasser ins Gewebe einsickern kann. Die Gefahr, dass neue Entzündungen und Blutgerinnsel (Thromben) entstehen, wird entscheidend verringert.
„Phlebologie“ ist die medizinische Bezeichnung für die „Lehre von den Erkrankungen der Venen“. Der phlebologische Kompressionsverband (PKV), ist dementsprechend der Verband, der bei allen akuten Erkrankungen wie Thrombosen, Entzündungen, schweren Stadien der chronisch venösen Insuffizienz (CVI) und offenen Geschwüren zum Einsatz kommt.
Der phlebologische Kompressionsverband kann als ein Dauerverband oder als ein Wechselverband angelegt werden. Der Dauerverband bleibt – wie der Name schon sagt – meist über mehrere Tage hinweg angelegt. Ein Wechselverband wird täglich neu angelegt, kann jedoch bei Anwendung von Kompressionsbinden mit geringer Dehnbarkeit und bei guter Verbandtechnik auch über Nacht angelegt bleiben.
Für beide Verbandmethoden kommen unterschiedliche Bindenmaterialien zur Anwendung, die im Folgenden näher erklärt werden sollen.
Für einen Dauerverband werden in erster Linie nicht wiederverwendbare Binden wie kohäsive Binden oder starre Binden (Zinkleimbinden) verwendet.
Zinkleimbinden ergeben im angelegten Zustand halbstarre Verbände, die von allen Verbandmaterialien der Beinmuskulatur den größten Widerstand entgegensetzen. Damit entfalten sie bis in die tiefen Venenbereiche einen intensiven Druck, der rasch entstauend wirkt. Der Zinkleimverband wird deshalb sowohl in der akuten Phase der Therapie als auch zur Erhaltung der erreichten Entstauung eingesetzt. Er ist ggf. auch für Menschen geeignet, die beispielsweise aufgrund demenzieller Probleme einen Wechselverband nicht so leicht akzeptieren.
Hinweis: Nicht geeignet ist der Zinkleimverband, wenn im Falle eines venösen Ulkus jeden Tag eine Wundversorgung erforderlich ist. Dann ist ein Wechselverband aus Kurzzugbinden die bessere Wahl.
Für einen Wechselverband kommen wiederverwendbare elastische Kompressionsbinden zum Einsatz. Entsprechend ihrer Elastizität werden sie in Kurzzugbinden mit 40-90 % Dehnbarkeit, in Mittelzugbinden mit 100-130 % Dehnbarkeit und Langzugbinden mit 150-200 % Dehnbarkeit eingeteilt, wobei die letzten beiden aufgrund ihrer hohen Elastizität weniger geeignet sind für Kompressionsverbände. Durch ihre hohe Elastizität üben sie zwar einen konstanten Dauerdruck auf die Gefäße aus, dessen Wirkung bleibt aber auf die Oberfläche beschränkt. Werden sie allein angelegt, müssen sie nachts abgenommen werden. Sind sie jedoch Bestandteil eines Mehrfachkomponentensystems können sie über mehrere Tage angelegt bleiben (siehe Erläuterungen zu Mehrfachkomponentensystem).
Kurzzugbinden sorgen durch ihre relativ geringe Dehnbarkeit für eine straffe Kompression, die bis in die tiefen Venenbereichen hinein wirkt. Zudem passen sie sich gut den Veränderungen des Beinumfangs bei der Abschwellung von Stauungen und Ödemen an. Sie können deshalb bei guter Anlegetechnik, abgesehen vom akuten, hochödematösem Stadium, etwa drei Tage angelegt bleiben.
Verbände aus Kurzzugbinden eignen sich für alle Formen der chronisch venösen Insuffizienz sowie zur Einleitung der Behandlung oder deren Fortführung bis zur vollständigen Entstauung und Abheilung eines venösen Ulkus. Im akuten Stadium wird der Kompressionsverband von einem geübten Arzt angelegt. Zur weiteren Behandlung kann das Anlegen des Kompressionsverbandes von geschulten Pflegefachkräften (ambulante Pflegedienste) oder auch von geschulten Angehörigen übernommen werden.
Eine Variante des Kompressionsverbandes mit Kurzzugbinden sind die sog. Mehrkomponentensysteme. Sie bestehen aus mehreren Komponenten, die in ihrer Wirkungsweise so aufeinander abgestimmt sind, dass sie den erforderlichen Druck erzeugen. Dies soll am Beispiel des 2-Komponenten-Kompressionssystem PütterPro 2 erläutert werden:
PütterPro 2 besteht aus einer Polsterbinde mit den Eigenschaften einer Kurzzugbinde und einer Kompressionsbinde mit langem Zug. Die Polsterbinde aus weichem Vlies sorgt mit einer Dehnbarkeit von ca. 80 % für die Steifigkeit des Verbandes und das feste Widerlager für die Beinmuskulatur. Die Kompressionsbinde mit einer Dehnbarkeit von 150 % hat als Langzugbinde die Aufgabe, den Arbeitsdruck der Polsterbinde über längere Zeit aufrechtzuerhalten. Aus diesem Zusammenspiel der beiden Binden entsteht ein optimales kurzzügiges Kompressionssystem, das über sieben Tage ohne Wirkungsverlust angelegt bleiben kann.
Der Vorteil von Mehrkomponentensystemen ist die einfache und sichere Anlegetechnik ohne komplizierte Wickeltechnik und ohne weitere Hilfsmittel. Zudem bieten sie gute Trageeigenschaften und ersparen dem Venenpatienten durch die lange Liegezeit so manche Belastungen.
Da viele ältere Menschen unter Mehrfacherkrankungen leiden sind häufig Kontraindikationen zur Kompressionstherapie zu erwarten. Eine Kompressionstherapie darf hier nur durchgeführt werden, wenn die arterielle Durchblutungssituation in den Beinen geklärt ist. Leider ist dies in der Praxis nicht immer der Fall.
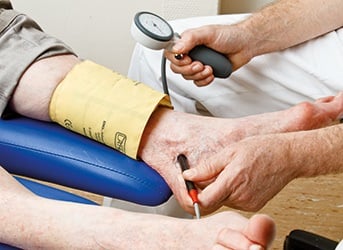
Um Schaden durch eine nicht angezeigte Kompressionstherapie abzuwenden, sollten Sie unbedingt auf einer KADI-Messung bestehen. Mit der Messung wird der sog. Knöchel-Arm-Druck-Index. Grundprinzip der Methode ist die klassische Blutdruckmessung, wobei anstelle des Stethoskops zur Messung der systolischen Blutdruckwerte die Dopplersonde benutzt wird. Mit dem Dopplergerät können am Unterschenkel die einzelnen Arterien dargestellt werden, was mit einem Stethoskop nicht möglich wäre.
Bei einer Gefäßerkrankung kommt es zu Verengungen der Arterien, die die Extremitäten versorgen und damit zu Durchblutungsstörungen. Um die gemessenen Werte unabhängig vom im ganzen Körper vorherrschenden Druck bewerten zu können, wird deshalb ein Index (Kennzahl) gebildet aus dem am Arm und dem im Knöchelbereich ermittelten Blutdruckwert.
Die Leitlinien der Arbeitsgemeinschaft der Wissenschaftlichen Fachgesellschaften (AWMF) definieren über diese KADI-Kennzahlen die Schweregrade einer peripheren Arteriellen Verschlusskrankheit (pAVK).
Kennzahlen zur Bestimmung des pAVK-Schweregrades und damit zur Indikation bzw. Kontraindikation einer Kompressionstherapie (Quelle: KADI-Kompass)
Hinweis:Auch der durch eine klassische Blutdruckmessung ermittelte Knöchelarteriendruck kann bei der Ermittlung der arteriellen Durchblutungssituation hilfreich sein, wenngleich die Werte nicht so präzise sind wie bei einer KADImmHg ist eine Kompressionstherapie kontraindiziert.
Vor allem im Alter und bei mangelnder Hautpflege kann es schnell zu extrem trockener und rissiger Haut kommen. Aber auch die Ödeme bei Venenerkrankungen führen oft zu entzündlichen Veränderungen, besonders weil die Haut an den Unterschenkeln generell austrocknungsgefährdeter ist als in anderen Körperbereichen. Ebenso ist die Wundumgebung venöser Ulzera häufig ekzemartig geschädigt, beispielsweise durch die Besiedelung der geschädigten Haut mit Bakterien und Pilzen. Diese schmerzenden Zustände der Haut führen dann dazu, dass die Kompressionstherapie abgebrochen wird, weil der Druck nicht ertragen wird. Aber ohne Kompressionsverband wiederum können die Ursachen für die verschiedenen Schädigungen nicht beseitigt werden. Es gilt also, diesen Teufelskreis zu durchbrechen und zwar durch eine situationsgerechte Hautpflege:
Wichtiger Hinweis:Besteht ein offenes Beingeschwür, dürfen niemals Salben oder Cremes in die Wunde gelangen.
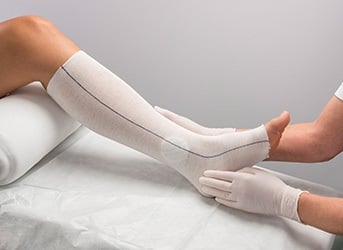
Unabhängig von der individuellen Hautpflege ist es sinnvoll, die empfindliche Haut am Unterschenkel durch einen weichen Schlauchverband zu schützen. Solche Schlauchverbände, wie beispielsweise Stülpa sind nahtlos gestrickt, sodass nirgends eine Naht drücken kann. Zudem verfügen sie über eine hohe Querdehnbarkeit, weshalb sie sich gut den Körper- bzw. Beinformen gut anschmiegen und ohne Hilfsmittel einfach anzulegen sind.
Ideal als Hautschutz sind auch Schlauchverbände aus einem dichten, seidenartigem Material, das ein Durchsickern von Salben verhindert. Ein Beispiel hierfür ist Coverflex, der vorwiegend als Feuchtverband bei der Fett-Feucht-Therapie in der Ekzembehandlung oder als Trockenverband zur Abdeckung von Salben und Cremes auf empfindlicher ekzematöser Haut eingesetzt wird. In der Ulkusbehandlung dient er zugleich der sicheren Fixierung von Wundauflagen unter dem Kompressionsverband.
Grundsätzlich erreicht ein phlebologischer Kompressionsverband (PKV) seine volle Wirksamkeit erst in Verbindung mit Bewegung. Die Behandlung soll daher möglichst ambulant durchgeführt und Bettruhe vermieden werden. Langes Sitzen ist jedoch noch ungünstiger als Liegen.
Das kann besonders bei geriatrischen Patienten zur Herausforderung werden. Aber selbst das Herumgehen in der Wohnung oder ein Auf- und Abgehen mit dem Rollator auf Alten- und Pflegeheimfluren unterstützt die Wirkung eines Kompressionsverbandes durch Aktivierung der Muskeln.

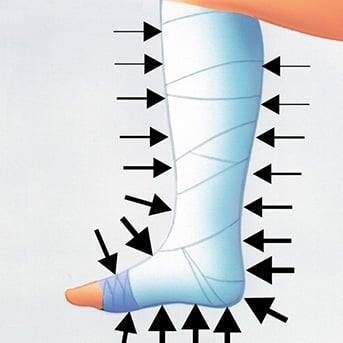
Die Kompression des Beines ist nur dann erfolgreich, wenn der Druck richtig dosiert und vom Fesselbereich aus (distal) zum Knie hin (proximal) stetig abnimmt. Der Druck ist damit im Fesselbereich am höchsten und nimmt zum Knie hin kontinuierlich ab.
Oft wird daher versucht, den Druck im Fesselbereich durch stärkeren Zug an der Binde zu erhöhen und ihn zum Knie hin durch geringeren Zug abfallen zu lassen. Diese Vorgehensweise ist nicht ungefährlich, weil so leicht Abschnürungen entstehen können. Sicherer ist es, die Binde mit einem gleichmäßig festen Zug am Bein abzurollen.
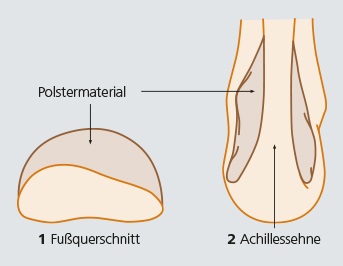
Damit die mit gleichmäßig festem Zug angelegte Binde den gewünschten Kompressionsverlauf ergibt, müsste das Bein eine gleichmäßig zylindrische Form haben. Da dies so gut wie nie der Fall ist, muss das Bein durch Auf- und Abpolstern in eine möglichst zylindrische Form gebracht werden: Vertiefungen müssen bis zur deutlichen Vorwölbung, aufgepolstert werden, damit der Verband den erforderlichen Druck ausüben kann. Knochenvorsprünge (Knöchel) oder Kanten über dem Schienbein und der Achillessehne müssen meist vor zu starkem Druck geschützt werden, was durch Abpolstern neben den Vorsprüngen erreicht werden kann.
Besonders wichtig ist das sachgerechte Abpolstern in der Therapie des venösen Ulkus (Ulcus cruris venosum). Hier kann mit dem Aufbringen eines Schaumstoffpolsters über dem Ulkus eine Druckverstärkung erreicht werden, die zu einer rascheren Abheilung führt.
Als Polstermaterialien kommen wenig komprimierbare Schaumstoffe wie vorgefertigte Pelotten oder Watte in Betracht. Achten Sie darauf, dass die Kanten abgeschrägt sind, da es sonst im Randbereich zu Randödemen bis hin zur Blasenbildung kommen kann.

Basiswissen zum Anlegen
Auch wenn Sie vielleicht nie in die Lage kommen, einen Kompressionsverband selbst anlegen zu müssen, kann es nützlich sein, sich ein gewisses Basiswissen zuzulegen und gegebenenfalls mit der Fachkraft das Anlegen auch praktisch zu üben. Die nachfolgenden theoretischen Anleitungen und praktischen Tipps sollen dabei helfen, Fehler zu vermeiden.
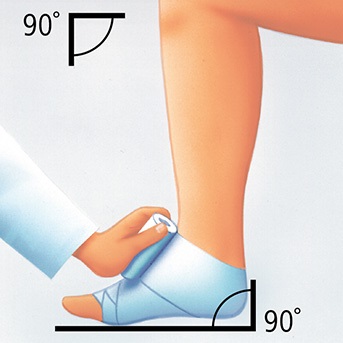
Grundsätzlich gilt: Ein guter Kompressionsverband soll das Bein rundum fest umschließen, im Druck von der Fessel hin zum Knie stetig nachlassen und darf nirgends drücken oder gar einschnüren.
Ein richtig angelegter Verband vermittelt dem Betroffenen das Gefühl eines festen Haltes und wird als angenehm empfunden. Vorhandene Schmerzen lassen nach. Verstärken sich Schmerzen oder treten gar neue auf, die beim Umhergehen nicht verschwinden, muss der Verband unbedingt sofort abgenommen werden.
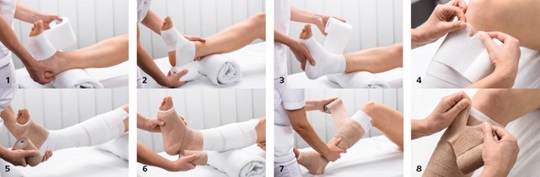
Grundsätzlich ist jede Verbandtechnik lehrbar und lernbar. Bei der hier dargestellten Verbandtechnik handelt es sich um einen modifizierten Pütterverband mit zwei gegenläufig angelegten Kurzzugbinden. Diese Technik sichert eine hohe Festigkeit und eine bessere Haltbarkeit des Verbandes.